II.Présentation
de la problématique
1)Radioactivité
et Radioprotection
La radioactivité est un phénomène naturel lié à l’instabilité de
certains atomes qui composent la matière. Ces atomes instables
(les radionucléides) émettent des rayonnements qui, en
interagissant avec la matière, peuvent l’ioniser, c’est-à-dire
lui arracher un ou plusieurs électrons. Ces rayonnements sont
dits ionisants et ils peuvent provoquer des effets sur la
matière vivante. Ces effets peuvent être déterministes
(altération des tissus à court terme) ou stochastiques
(aléatoires, augmentation du risque de cancer à long terme).
L’exposition à ces rayonnements peut être interne (ingestion,
inhalation de substances radioactives, passage percutané) et/ou
externe (source à distance ou au contact).
Généralement, un radionucléide émet plusieurs types de
rayonnements ionisants à la fois (alpha, bêta, gamma, X ou
neutronique).
La radioactivité peut provenir de substances radioactives
naturelles (uranium, radium, radon…) ou artificielles
(californium, américium, plutonium…). Différents dispositifs et
installations (accélérateurs de particules, générateurs
électriques…) peuvent également émettre des rayonnements
ionisants.
La radioprotection consiste à évaluer le risque d’exposition aux
rayonnements ionisants et si nécessaire, à mettre en œuvre des
mesures de protection et de prévention destinées à limiter ce
risque.
a.Secteurs
d’activité concernés
Les principaux secteurs d’activité utilisant des rayonnements
ionisants sont :
- le secteur médical (radiothérapie,
radiodiagnostic, médecine nucléaire…) figure parmi les
principaux secteurs concernés,
- l’industrie nucléaire (extraction,
fabrication, utilisation et retraitement du combustible,
stockage et traitement des déchets…),
- presque tous les secteurs industriels
(contrôle par radiographie de soudure ou d’étanchéité, jauges et
traceurs, stérilisation par irradiation, conservation des
aliments, chimie sous rayonnement, détection de masses
métalliques dans les aéroports…).
- certains laboratoires de recherche et
d’analyse.
b.Prévention
des risques liés à l'exposition
Protéger le travailleur, compte tenu des risques encourus, passe
d’abord par l’évaluation des risques, en prenant en compte les
caractéristiques de la source d’émission et les conditions
d’exposition des personnes. Cela passe également par
l’application de mesures de prévention qui visent à maîtriser
les risques de contamination par les matières radioactives ainsi
que les risques d’exposition aux rayonnements ionisants.
En outre, il est important de connaître les signes d’alerte, la
conduite à tenir et les différentes mesures à prendre en cas de
situation anormale lors de l’utilisation d’un générateur de
rayons X, d’un accélérateur de particules ou d’une source
scellée, ou en cas de dissémination de substances radioactives
lors de l’utilisation d’une source non scellée.
La prévention des risques liés à l’exposition aux rayonnements
ionisants est encadrée par un certain nombre de dispositions
réglementaires, figurant dans le Code de la santé publique et le
Code du travail. Ces dispositions, qui ont évolué depuis le 1er
juillet 2018 dans le cadre de la transposition de la directive
2013/59/Euratom du 5 décembre 2013, adoptent une approche
globale, en réintroduisant les neuf principes généraux de
prévention comme préalable à la gestion des risques liés aux
rayonnements ionisants en milieu de travail, sans pour autant
renier les principes fondateurs de la radioprotection
(justification, optimisation, limitation). Elles prévoient par
ailleurs des valeurs limites d’exposition et un classement des
travailleurs exposés.
c.Les
conséquences des rayonnements ionisants au niveau de
l’organisme
L’énergie générée par les rayonnements ionisants peut entraîner
des modifications de la matière vivante, au niveau cellulaire où
ces rayonnements induisent des lésions.
Les effets des rayonnements ionisants sur l’organisme varient en
fonction de la dose reçue et de différents facteurs : la source
(activité ou intensité de fonctionnement, nature, énergie…), le
mode d’exposition (temps, débit…) et la cible (tissus ou organes
touchés, âge de l’individu…).
Il existe deux types d’effets biologiques :
- les effets immédiats (ou déterministes) :
une forte irradiation par des rayonnements ionisants provoque
des effets immédiats sur les organismes vivants comme, par
exemple, des brûlures plus ou moins importantes. En fonction de
la dose et selon l’organe touché, le délai d’apparition des
symptômes varie de quelques heures (nausées, radiodermites) à
plusieurs mois. Des effets secondaires peuvent même être
observés des années après une irradiation (fibroses, cataracte)
;
- les effets à long terme (effets aléatoires
ou stochastiques) : les expositions à des doses plus ou moins
élevées de rayonnements ionisants peuvent avoir des effets à
long terme sous la forme de cancers et de leucémies. La
probabilité d’apparition de l’effet augmente avec la dose. Le
délai d’apparition après l’exposition est de plusieurs années.
Une pathologie radio-induite n’a pas de signature particulière :
il n’existe pas de marqueur biologique permettant de
différencier, par exemple, un cancer pulmonaire dû au tabac,
d’un cancer pulmonaire radio-induit.
Quand les tissus ne sont pas trop atteints, ces effets sont
réversibles et les zones touchées peuvent guérir. Mais, dans le
cas d’une très forte irradiation, un trop grand nombre de
cellules sont détruites, entraînant la destruction des tissus ou
organes irradiés, ce qui peut nécessiter l'amputation d'un
membre ou, en cas d'atteinte des systèmes vitaux, peut conduire
au décès de la victime.
d.Les
effets des fortes doses de rayonnements
L’état général d’une personne contaminée ou irradiée dépend des
dommages subis au niveau des cellules. Ainsi, comme le montre le
tableau suivant :
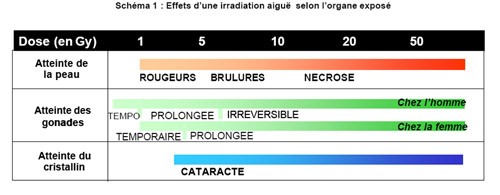
Quelques explications complémentaires :
- des rougeurs apparaissent au niveau des
cellules de la peau pour une dose supérieure à 1 Gy ;
- les gonades (cellules sexuelles)
subissent des modifications irréversibles chez l’homme pour
une dose supérieure à 5 Gy ;
- le cristallin, qui régit la netteté de
l’image vue par l’œil, est endommagé à une dose supérieure à
4 Gy.
Sans traitement, ces troubles vont conduire à des faiblesses
multiples des fonctions vitales. Comme le montre le tableau
ci-dessous, les cellules du sang sont atteintes pour une
dose supérieure à 1 Gy alors que les voies digestives sont
atteintes à partir d'une dose supérieure à 10 Gy.

Si les dommages de la cellule irradiée
sont faibles, elle peut survivre et se reproduire.
Cependant, son ADN peut avoir été atteint, ce qui peut
être à l’origine de :
- cancers ou leucémies susceptibles de
survenir des années après exposition ;
- malformations dans la descendance
pour les cellules qui interviennent dans la reproduction
(spermatozoïdes, ovocytes, etc.).
Ces effets apparaissent généralement à plus long terme
et leur probabilité d'apparition dépend de la dose de
rayonnement reçue.
e.Les
effets indirects de rayonnements ionisants
A la suite d’une exposition accidentelle, on observe
souvent des effets indirects sur la santé, qu’il n’est
pas possible, en l’état actuel des connaissances,
d’imputer aux rayonnements ionisants. Il s’agit :
- de conséquences psychologiques
(anxiété, dépression, stress) ;
- de modifications du comportement
(consommation de médicaments, augmentation de la
consommation de tabac et d’alcool, augmentation des
interruptions volontaires de grossesse, modification des
comportements alimentaires) ;
- de conséquences des actions de
protection appliquées lors de l’accident (ingestion
d’iode stable).
Ces effets sur la santé, observés dans le cas
d’accidents majeurs (notamment à Tchernobyl), sont
significatifs mais ne sont pas corrélés aux niveaux
d’exposition des personnes qui manifestent ces troubles.
Ils doivent être considérés en tant que tels et être
pris en charge sur un plan médical, sanitaire et
psychologique.
f.Quels
sont les effets sur la santé humaine d’une
exposition à de faibles doses ?
En l’absence d’effets directement mesurables, les
risques liés aux faibles niveaux d’exposition sont
estimés en extrapolant les données issues de l’étude des
survivants irradiés lors des explosions d’Hiroshima et
de Nagasaki, ou des patients soumis à une radiothérapie,
pour lesquels les paramètres d’exposition (dose, débit
de dose…) sont très différents.
Même s’il existe une relation entre l’exposition aux
rayonnements ionisants et l’excès de cancers solides,
cette relation n’a pas été démontrée pour de très
faibles doses. À l’heure actuelle, les effets sur la
santé humaine d’une exposition à des doses inférieures à
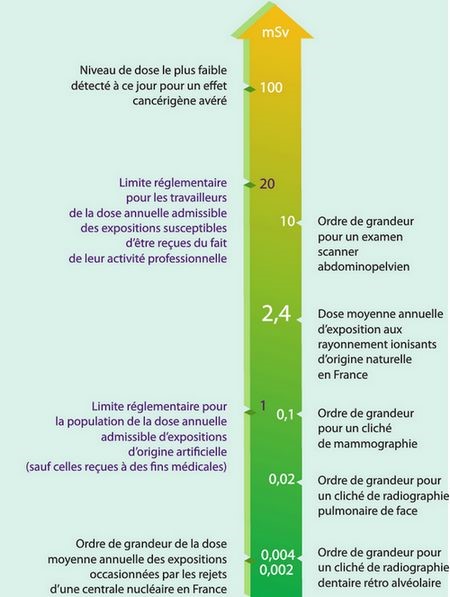
100 mSv font l’objet de débats scientifiques.
g.Limites
d’exposition
Pour la population, la limite annuelle d’exposition de 1
mSv s’applique à la somme des doses reçues en dehors de
la radioactivité naturelle et de la médecine.
Si l’on appliquait cette limite à ces deux causes, on ne
pourrait pas subir un scanner, il faudrait renoncer à
l’avion, abandonner l’alpinisme, ou ne pas habiter dans
les régions granitiques de France.
Cette dose maximale admissible de 1 mSv par an, qui
représente en moyenne environ 40% de l’exposition
naturelle, peut sembler excessive comparée aux 0,06 mSv
dus aux activités humaines une fois le médical exclu et
plus encore aux 0,002 mSv de l’impact d’une centrale
nucléaire. D’un autre côté, une dose de 1 mSv est
considérée en radioprotection comme une dose faible,
voire très faible.
Pour les personnes qui travaillent avec des radiations
ionisantes, la limite réglementaire est de 20 mSv
sur une période consécutive de 12 mois.
2)Contexte
La radioprotection vise à empêcher ou à
réduire les risques sanitaires liés aux rayonnements
ionisants, en s’appuyant sur trois grands principes :
justification, optimisation et limitation des doses de
rayonnements.
Pour appliquer ces principes, la radioprotection met en
œuvre des moyens réglementaires et techniques
spécifiquement adaptés à trois catégories de personne
(le public, les patients et les travailleurs) et aux
équipements concernés.
L’Autorité de Sûreté Nucléaire élabore la réglementation
et contrôle, au nom de l’État, l’application du système
de radioprotection, qui s’articule autour de 2 volets
principaux :
-
la gestion des moyens pour
optimiser et limiter les doses de rayonnements envers
les personnes (qui est pilotée par le Service
Compétent en Radioprotection) :
o au travers de vérifications réalisés
par des organismes formées et agréés.
-
la gestion des installations de
radiodiagnostic, émetteurs de rayonnements ionisants (qui
est pilotée par le Service Biomédical) :
o au travers de contrôles qualité
réalisés par des organismes formées et agréés.
3)Objectifs
et enjeux
Dans ce contexte, suite à la visite de l’ASN en début
d’année, nous avons décidé de renforcer nos compétences
et notre suivi de la Radioprotection des personnes et de
nos installations de Radiodiagnostic, en s’appuyant sur
les éléments ci-dessous :
Objectifs :
- Lister les équipements émettant des rayons X
- Vérifier les suivies des interventions
- S’assurer de la traçabilité en GMAO et sur les
fichiers transversaux
- Planifier les interventions de contrôles
qualités
- Organiser avec les services les interventions
Enjeux :
- Protéger les patients, les travailleurs et le
public de l’exposition aux rayons X
- Partager d’une manière transverse le sujet
Radioprotection avec les différents services
- Optimiser le cout financier aux besoins de
Radioprotection
- Préserver l’image de l’hôpital
- Anticiper les changements de réglementation en
perspective du « Nouveau Bloc »
- Montée en compétence du Biomédical sur la
Radioprotection
- Respecter les réglementations en vigueur, afin
d’éviter des non-conformités
- Eviter un arrêt d’activité médicale
- Eviter des procédures juridiques
- Réalisation en autonomie d’une partie des
Contrôles Qualité Internes (trimestriel)
retour sommaire
III.Organisation
de la radioprotection
Dans l’établissement, la responsabilité de l’organisation de
la radioprotection relève de la direction. Pour ce faire,
elle s’entoure de personnes compétentes en la matière.
En 2016, le CHICN a décidé de coordonner l’organisation de
la radioprotection sous l’égide d’un SCR dont la
responsabilité administrative est rattachée à la direction
par le biais de la direction qualité-risques. Ainsi, le
CHICN répond à l’Article R4451-105 du CT qui spécifie que
lorsqu’un établissement désigne plusieurs CRP, les missions
de ces derniers doivent être regroupées au sein d’un SCR.
De plus, conformément à l’Article R4451-105 du CT, le SCR
est distinct des services dits de production ou services
opérationnels de l’établissement.
Aucun lien hiérarchique n’est établi entre les membres du
SCR. Seules les missions de radioprotection sont assurées
dans le cadre du SCR. Chaque professionnel reste un membre
de son service principal d’affectation.
Enfin, le SCR bénéficie de la collaboration de l’ingénieur
qualité-risques pour tout support méthodologique.
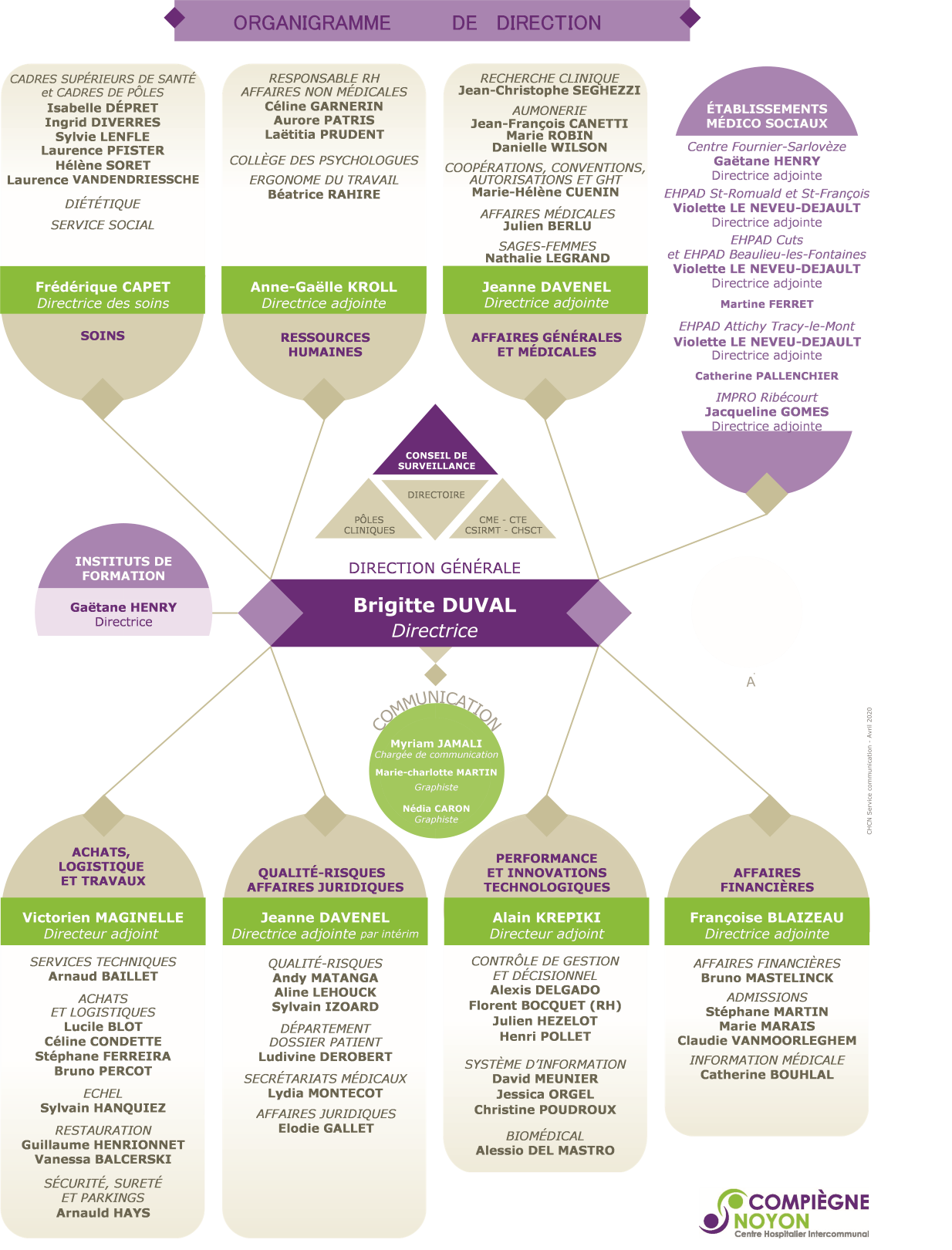
1)Service
Compétent en Radioprotection
Le SCR regroupe différentes compétences inhérentes à la
radioprotection du patient et du travailleur et il est
composé des professionnels suivants :
- Cadre coordonnateur du SCR,
- Radio-physicien, PSRPM
- Directrice des Affaires Générales et
Qualité-Risques,
- Ingénieur Qualité,
- Directeur Performance et Innovations
Technologiques,
- Ingénieur Responsable Biomédical,
- CRP secteur imagerie
- CRP secteurs coronarographie, CPRE,
cabinet dentaire, CFS et consultations ORL
- CRP secteur bloc opératoire
Le SCR travaille en collaboration étroite avec le médecin du
travail, l’IDE du service de santé et le médecin
coordonnateur (Chef de Service Imagerie Médicale) et les
autres référents médicaux par secteur. L’organigramme du SCR
est présenté ci-après :
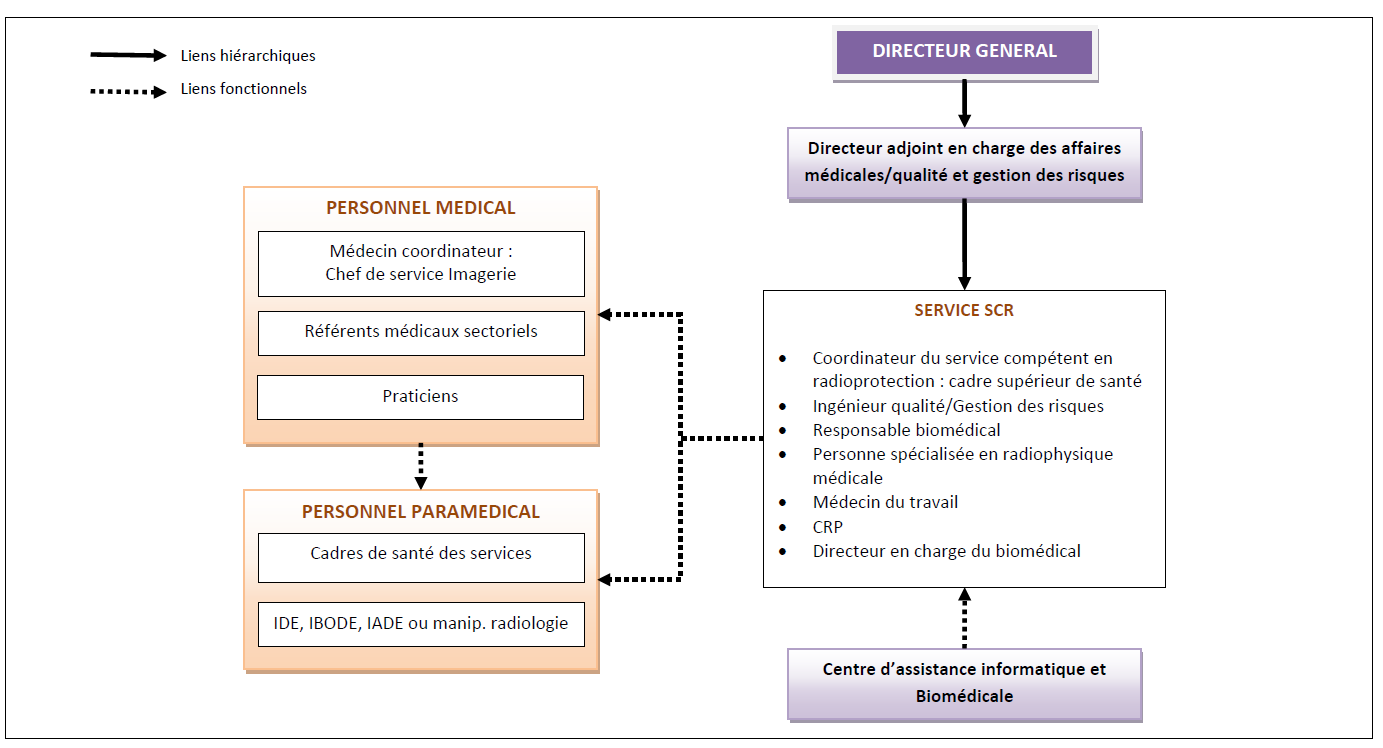
Les modalités d’organisation de la
radioprotection dans l’établissement, radioprotection du
patient et radioprotection du travailleur, sont régies
par un document officiel nommé POPM « Plan
d’Organisation de la Physique Médicale » (voir document
N1-035 en annexe).
Les différents contributeurs travaillent dans le cadre
du SCR, selon la procédure « Organisation de la
Radioprotection » (voir document N1-039 en annexe).
Le CHICN a fait le choix de répartir les différents
rôles et responsabilités attitrés à la radioprotection
aux professionnels du SCR et externes, selon
l’organisation citée, avec la contribution de
prestataires experts et agrées, selon les spécialités
ci-dessous :
- Radio-Physique Médicale
o par SNC CROM & ALARA
- Réalisation des vérifications initiales
o par DEKRA
- Réalisation des vérifications de renouvellement
o par APAVE
- Réalisation des Contrôles Qualité Internes
o par ALARA
- Réalisation des Contrôles Qualité Externes
o par SOCOTEC
- Rapport de conformité (pour une nouvelle
installation)
o par APAVE
- Note de Calculs Radioprotection (pour une nouvelle
installation)
o par le sous-traitant dédié du
fournisseur de l’installation
2)
Radioprotection et Biomédical
La radioprotection est une activité transversale à
l’établissement. Son champ d’action porte d’une part,
sur l’ensemble des services utilisateurs de sources de
rayonnements ionisants et d’autre part, sur l’ensemble
du personnel susceptible d’être exposé. A ce titre, le
service biomédical est concerné par cette spécialité
d’un point de vue technique et organisationnel en
traitant d’une manière continue et assidue les sujets
concernant la radioprotection en accord avec les rôles
et les responsabilités partagés entre le SCR et les
autres contributeurs internes ou externes au CHICN,
autour des sujets principaux listés ci-dessous :
a.Intervention
des agents du service biomédical en zone protégée
Ces travailleurs, susceptibles de recevoir une dose
professionnelle de rayonnements ionisants, ne sont pas
classés en raison de leur faible exposition. Ils doivent
cependant posséder un minimum de connaissances en
radioprotection.
- une mise à jour des formations dédiées
est prévue en T1/2021 pour le Centre d’Assistance
Biomédicale
b.Maintenance,
contrôle qualité et vérification des appareils
La maintenance régulière des appareils permet de
garantir leur fonctionnement de façon optimale et la
maîtrise des risques qu’ils peuvent représenter. Les
procédures de maintenance des appareils émetteurs de
rayonnements, qu’elles soient développées en interne ou
en externe, comprennent en outre des contrôles et des
vérifications qui s’appuient obligatoirement sur :
- la vérification initiale
- la vérification de renouvellement
- la vérification périodique
Concernant le radiodiagnostic, les contrôles suivants
doivent être réalisés :
- le contrôle Qualité Interne (CQI) : initial,
trimestriel et annuel
- le contrôle Qualité Externe (CQE) : initial et
semestriel/annuel
Les prestations de contrôles de qualité des
installations de radiodiagnostic (CQI) annuels des
équipements en radiologie sont externalisées. Les CQI
trimestriels peuvent être effectués soit en externe
soit en interne, sous le contrôle et la validation du
PSRPM, issus de la décision du Ministère de la Santé,
du 21/11/2016 fixant les modalités de contrôles,
conformément au tableau en accord de la décision ANSM.
Deux types de contrôles de qualité sont prévus
:
• les contrôles internes réalisés
par l’exploitant ou sous sa responsabilité par un
prestataire ;
• les contrôles externes réalisés
par un organisme de contrôle de qualité externe
accrédité (OCQE).
Les rapports sont gérés dans le logiciel de GMAO
ASSET+ par le service biomédical après validation du
radiophysicien responsable des équipements émettant
des rayonnements ionisants en radiologie sur les sites
de Compiègne et Noyon, dans le cadre de l’assurance
qualité de la physique médicale (validation,
traitement des non-conformités, …).
Un plan de prévention est établi et contractualisé
entre le CHICN et les prestataires externes dans le
cadre de leurs interventions sur site. Celui-ci
contient, entre autre, les mesures de prévention en
matière d’exposition aux rayonnements ionisants. Le
document N2-3836 (en annexe) détaille les modalités
d’application des plans de prévention.
c.Gestion
des non-conformités
La réalisation des vérifications et des contrôles
peuvent donner lieu à l’identification de
non-conformités qui seront traitées par le CHICN. En cas
de non-conformité constatée lors des contrôles qualité
(internes ou externes), la gestion de celles-ci est
précisée dans le POPM (N1-035, voir logigramme
ci-dessous) :
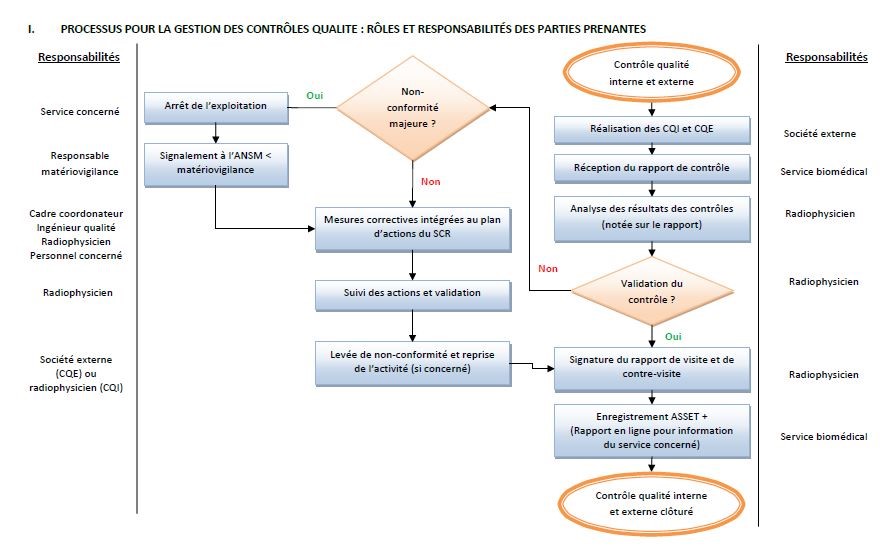
En cas de non-conformité constatée lors
des vérifications (initiale, renouvellement ou
périodique), la coordinatrice du SCR et l’ingénieur
qualité organisent l’élaboration du plan d’actions avec
les professionnels concernés par les NC : les actions
décidées sont intégrées dans le programme d’amélioration
qualité du SCR, avec l’identification d’un pilote et
d’une échéance.
d.Achat
d’appareil et/ou d’équipements de protection
(individuelle/collective)
Les investissements réalisés en termes de
radioprotection font appel à la rédaction préalable d’un
cahier des charges qui doit être réalisé par une
personne compétente en la matière. De ce fait, les
dépenses envisagées dans le cadre de la radioprotection
doivent être abordées avec une compétence suffisante
vis-à- vis des caractéristiques requises du matériel. La
PSRPM est consultée, avant le choix, sur la capacité des
équipements à recueillir la dose, à la limiter et sur
les conditions du contrôle qualité initial, sans oublier
les démarches d’optimisation autour de la configuration
des nouveaux équipements, en stricte collaboration avec
les fournisseurs et leurs ingénieurs d’application.

Cette année, nous avons pu
expérimenter l’efficacité de l’organisation décrite
ci-dessus lors du renouvellement de la salle de
CORONAROGRAPHIE, qui avait fait l’objet d’une visite
ASN en janvier, avec des perspectives d’amélioration
sur la protection des personnes et le renouvellement
des équipements utilisés.
Nous avons réussi à fédérer et à coordonner tous les
intervenants nécessaires pour mener à bien ce
chantier pendant l’été, qui a duré environ 5
semaines pour un investissement d’environ 1M€. Le
schéma permet d’avoir une vue d’ensemble du planning
opérationnel et de la coordination
multidisciplinaire nécessaire, avec la contribution
de nombreux intervenants internes et externes.
3)Maintenance
et contrôle qualité des dispositifs médicaux
Le contrôle de qualité d’un
dispositif médical est défini comme l’ensemble des
opérations destinées à évaluer le maintien des
performances revendiquées par le fabricant ou, le
cas échéant, fixées par le directeur général de
l’ANSM. Deux types de contrôles de qualité sont
prévus :
- les contrôles externes réalisés par un
organisme de contrôle de qualité externe
accrédité (OCQE : les organismes de contrôle de
qualité externe sont des organismes accrédités
pour la mise en œuvre des contrôles de qualité
externe au regard notamment des garanties qu’ils
présentent en termes de confidentialité,
d'impartialité et d'indépendance).
- réalisé par un organisme indépendant
de l'exploitant, du fabricant et de celui qui
assure la maintenance du dispositif.
- les contrôles internes réalisés par
l’exploitant ou sous sa responsabilité par un
prestataire :
- les modalités et
périodicités des contrôles qualités des
équipements de radiodiagnostic impliquent
désormais la réalisation de contrôles qualité
internes tous les trimestres, afin de vérifier
les paramètres d'acquisition dans le temps.
- réalisé par l'exploitant
ou sous sa responsabilité par un prestataire
La liste des dispositifs médicaux soumis à
l'obligation de contrôle de qualité interne et la
liste des dispositifs médicaux soumis au contrôle de
qualité externe sont fixées par décision du
directeur général de l'Agence nationale de sécurité
du médicament et des produits de santé et publiée
sur le site internet de l'agence. A l’heure
actuelle, ces listes sont fixées par l’arrêté du 3
mars 2003 fixant la liste des dispositifs
médicaux soumis à l’obligation de maintenance et au
contrôle de qualité. Ces dernières sont reportées
ci-dessous :
- les dispositifs médicaux nécessaires à
la production et à l’interprétation des images
de radiodiagnostic
- les dispositifs médicaux nécessaires à
la définition, à la planification et à la
délivrance des traitements de radiothérapie
- les dispositifs médicaux nécessaires à
la réalisation des actes de médecine nucléaire
- les dispositifs médicaux à finalité
diagnostique ou thérapeutique exposant les
personnes à des rayonnements ionisants autres
que les dispositifs médicaux mentionnés
précédemment.
a.Processus
de détermination des modalités de contrôle de
qualité
Pour tous les dispositifs médicaux soumis à
obligation de contrôle de qualité externe et/ou
interne, l’ANSM fixe en fonction des dispositifs :
- le référentiel applicable issu de l'avis
concordant d'experts
- les modalités particulières de ce
contrôle en définissant notamment :
- les critères
d’acceptabilité auxquels doivent répondre les
performances ou les caractéristiques des
dispositifs médicaux soumis au contrôle de
qualité interne ou externe
- la nature des opérations
de contrôle à mettre en œuvre pour s’assurer
du maintien des performances des dispositifs
médicaux et les modalités de leur réalisation
- la périodicité des
contrôles et les situations nécessitant un
contrôle en dehors des contrôles périodiques
- la nature des opérations
de maintenance des dispositifs médicaux
qui nécessitent un nouveau contrôle en dehors
des contrôles périodique
- les recommandations en
matière d’utilisation et de remise en
conformité compte tenu des dégradations ou des
insuffisances de performances ou des
caractéristiques constatées ainsi que, le cas
échéant, les délais laissés à l’exploitant
pour remettre en conformité les dispositifs.
b.Mise
en œuvre du contrôle qualité
Le CHICN est responsable de la mise en œuvre
des contrôles de qualité interne et externe selon
les modalités et la périodicité prévues par les
décisions de l’ANSM relatives à chaque type de
dispositifs.
A la suite de chaque contrôle de qualité, un rapport
sur le maintien des performances du dispositif
contrôlé est établi. Il mentionne des informations
relatives :
- à l’exploitant du dispositif
- au(x) dispositif(s) contrôlé(s)
- à la nature des contrôles effectués
- aux non-conformités observées
Les rapports sont consignés dans le registre de
traçabilité des opérations de maintenance et de
contrôle, pour assurer une traçabilité au niveau de
notre GMAO et de partage avec le Service Compétent
en Radioprotection.
Dans le cas d’une constatation de dégradation des
performances ou des caractéristiques d’un dispositif
médical, l’exploitant prend les mesures appropriées
relatives à l’utilisation et procède à la remise en
conformité du dispositif conformément aux
dispositions prévues par les décisions de l’ANSM.
Si les dégradations sont susceptibles d’entraîner un
risque d’incident grave au sens de la
matériovigilance, un signalement à l’agence
régionale de santé (ARS) dans le ressort de laquelle
l’exploitant est établi est obligatoire. Par
ailleurs, ce signalement, accompagné du rapport de
contrôle dans le cas du contrôle de qualité externe,
est adressé à l’ANSM.
Dans le cas du contrôle de qualité externe, la
remise en conformité des dispositifs est attestée
par les résultats conformes d’une contre-visite
réalisée sur le dispositif. Néanmoins, si, après
cette contre-visite, les performances attendues du
dispositif ne sont toujours pas atteintes,
l’organisme accrédité informe l’ANSM et l’ARS.
Dans le cas des dégradations des performances ou des
caractéristiques susceptibles d’entraîner un
incident grave, l’exploitant notifie à l’ANSM et à
l’ARS la remise en conformité du dispositif médical
ou sa mise hors service définitive.
La coordination opérationnelle autour des Contrôles
Qualité peut être résumée par le schéma
ci-dessous :

D’une manière générale, la
synthèse des obligations réglementaires autour
des installations à rayons ionisants peut se
résumer autour de la Radioprotection du
travailleur et du patient par le tableau
ci-dessous :

Nous avons donc profité de
l’évolution de l’organisation du Service
Compétent en Radioprotection et du stage en
objet pour déployer la stratégie de gestion
des Contrôles Qualité Internes et Externes,
testée et validée sur la salle de
Coronarographie, à l’ensemble du périmètre
technique installé au CHICN, selon le bilan
ci-dessous :
- 3 Mobiles de
radiologie,
- 5 Arceaux de scopie au
bloc opératoire,
- 1 Mammographe,
- 2 Panoramiques
dentaire,
- 2
Rétro-alvéolaires,
- 2 Salle d’os,
- 3 Tables de radiologie,
- 2 Scanners (+1 sous
responsabilité de la CRIM à
Noyon)
- 1 Table
interventionnelle.
Le détail de ces 21 équipements est présenté
ci-dessous :
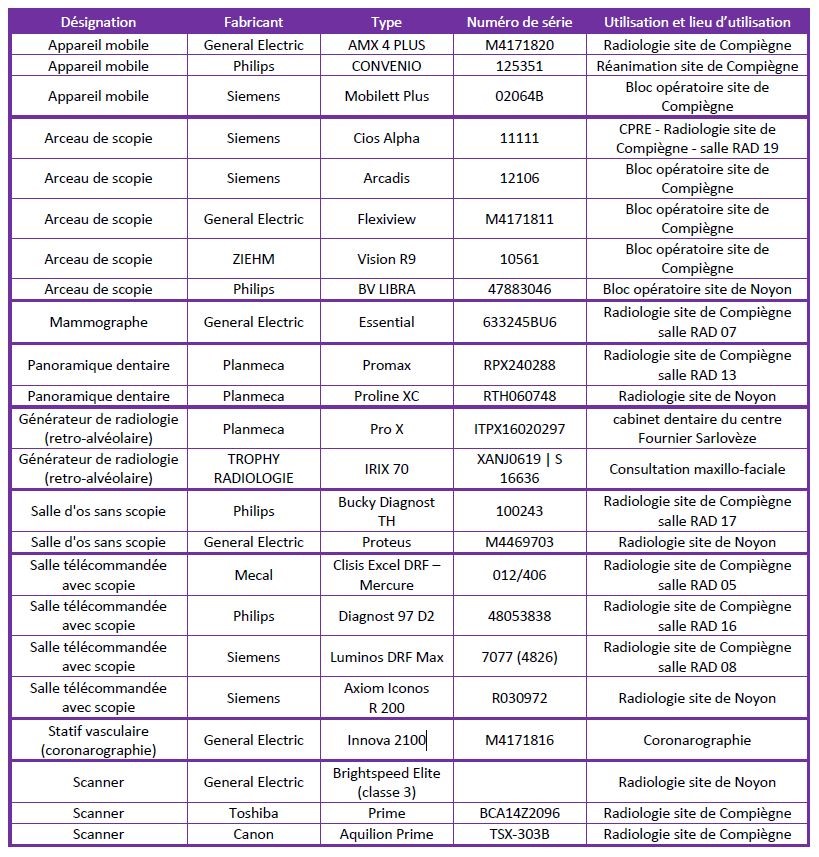
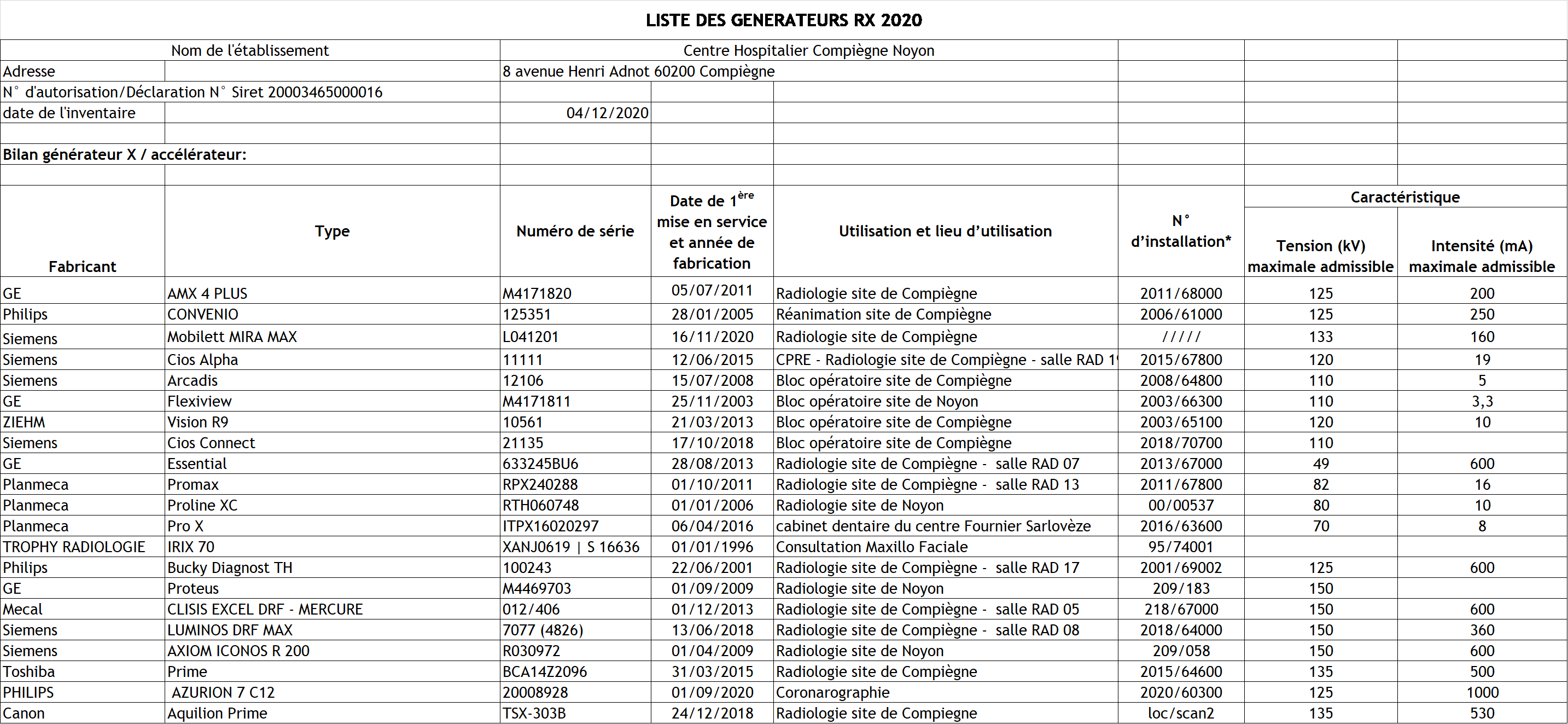
Quelque exemple descriptif visuel à donner
: CORO, RADIO, Ampli de brillance, …
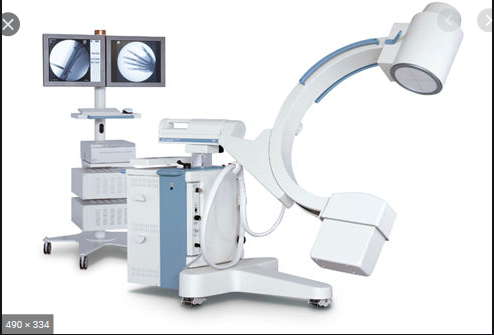
Amplificateur de brillance
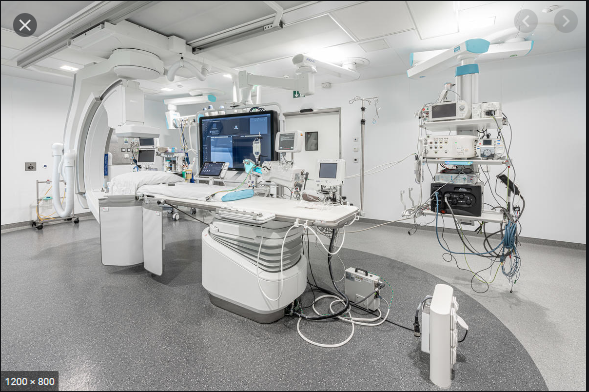
Salle de Coronarographie
4)Activités
principales réalisées
En parallèle de la
capitalisation des éléments documentaires
identifiés ci-dessus, j’ai pu contribuer
d’une manière opérationnelle et proactive à
la structuration de la gestion des
équipements sensibles pour la
Radioprotection, au travers des actions
ci-dessous :
a.Archivage
des rapports CQI/CQE dans la GMAO
Suite au CQE réalisé à fin
Juillet, nous avons été alertés de
non-conformités au niveau de la traçabilité
documentaire des CQI réalisés en 2019-2020.
Celles-ci ont été corrigées, suite aux
actions correctives apportées sur la GMAO
(Asset Plus), avec l’aide et la
collaboration des fournisseurs concernés.
Voici ci-dessous une extraction de
l’historique des Rapports d’Intervention
d’un des scanners CANON, où nous pouvons
rapidement identifier l’historique des
CQI/CQE réalisés.
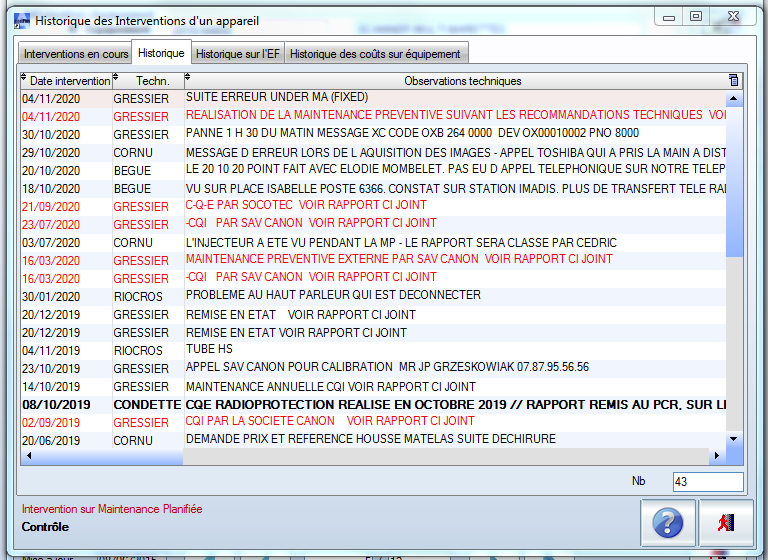
b.Partage
structuré des documents sensibles au
Service Radioprotection
Suite à l’audit ASN du
mois de janvier 2020, le SCR a pu
constater un archivage pas assez
structuré autour des équipements
sensibles, en dehors de la base de
données GMAO, à laquelle tout le monde
n’a pas accès.
L’état des lieux mené en début de stage
a mis en évidence un archivage plutôt
chronologique, qui ne permettait pas de
relier facilement le document à
l’équipement contrôlé. Pour améliorer la
lisibilité de cette base documentaire,
nous avons opté pour :
- la mise en place
d’une architecture standard du dossier,
afin de contextualiser les documents
autour des équipements, en pouvant
s’appuyer sur l’historique existant sur
notre GMAO
- une zone réseau
partagée et accessible par tous les
membres du SCR. ayant l’appui autour
nous avons été alertés de
non-conformités au niveau de la
traçabilité documentaire des CQI
réalisés en 2019-2020. Celles-ci ont été
corrigées, suite aux actions correctives
apportées sur la GMAO (Asset Plus), avec
l’aide et la collaboration des
fournisseurs concernés.
c.Mise
en œuvre du planning de Contrôles,
avec les périodicités associées
Nous avons structuré le planning des
Contrôles sur l’année 2021, afin de
minimiser le nombre d’interventions des
sociétés extérieures sur site, avec
harmonisation des contrôles de tous les
appareils sur la cadence trimestrielle
des CQI, en prenant comme référence le
CQE annuel, voir tableau ci-dessous:
o CQE Annuel à
fin Juillet 2020
o CQI Trimestriel1 à
fin Octobre 2020
o CQI Semestriel à fin
Janvier 2021
o CQI Trimestriel2 à
fin Avril 2021
o CQI Annuel en
Juillet 2021
o CQE Annuel à
fin Juillet 2021
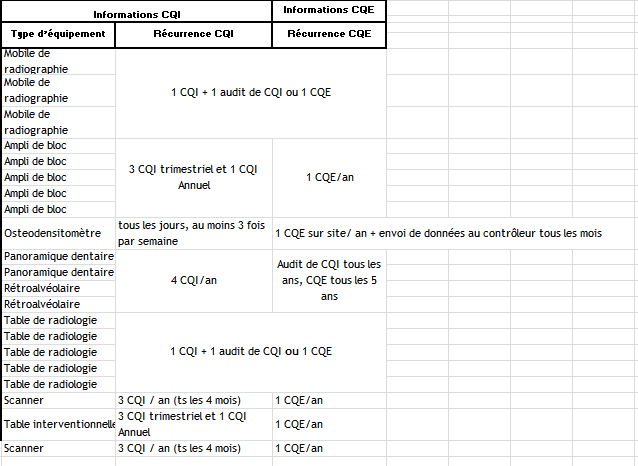
La quantification
des matériels soumis au contrôle
qualité des rayons X sont au nombre
de 21. L’ensemble de ces éléments
représente pour le service
biomédical et ces prestataires un
volume annuel de 45 CQI (dont
la moitié réalisable en interne) et
14 CQE.
D’une manière générale, il faut
traiter d’une manière spécifique les
interventions de réparation qui
touchent à la source des
rayonnements, comme par exemple :
- Changement de
Tube de Rayon X :
- Voici le passage
de la réglementation concernant le
contrôle de qualité interne en
scanographie suite à un changement
du tube à rayons x
Ce passage fait partie de la
décision du 22 novembre 2007 fixant
les modalités du contrôle de qualité
des scanographes.
Pour ce qui est du générateur lors
de l'intervention de CANON ils ont
du vérifier que la tension et le
courant affichés était bien en
accord avec le courant et la tension
mesurés
De ce fait n'ayant pas de changement
de tube et ayant le contrôle
post-intervention de CANON un CQI de
vérification de la dose n'est pas
nécessaire
Attention en revanche à ne pas
oublier de tracer dans un cahier de
bord (maintenance) que le générateur
a été changé (numéro de série)
d.Réalisation
du CQI Trimestriel d’un Arceau de
Scopie (Noyon)
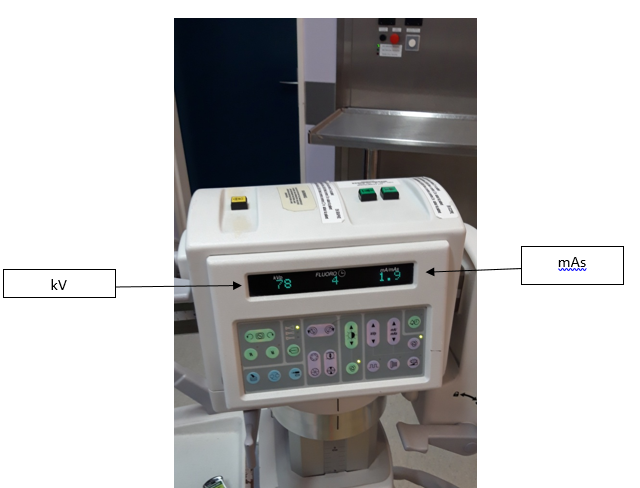
Sur cet écran
s’affiche les réglages des kV et mas
en fonction du CQI. Les contrôles de
qualités sont obligatoires et permet
de s’assurer de la stabilité dans le
temps de l’installation d’un point
de vue de dosimétrie et de la
qualité image.

Mise en place du
fantôme plexiglas de 20 cm
d’épaisseur entre le tube Rx et
le récepteur d’image.
Le fantôme permet de simuler
l’épaisseur d’un patient.
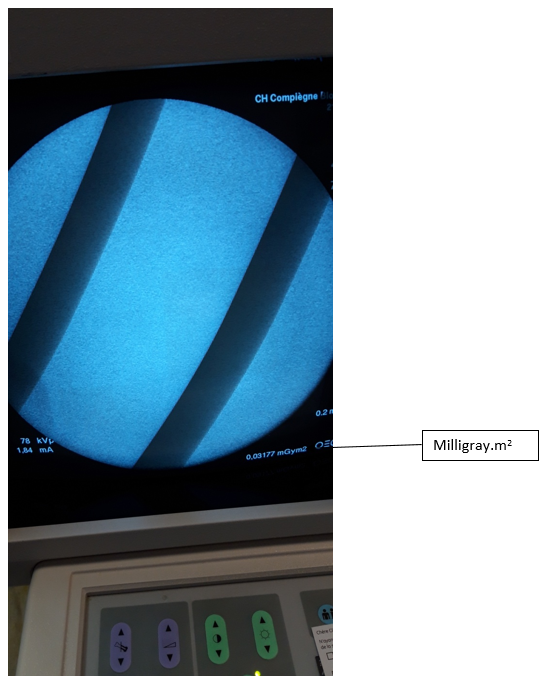
Ecran de
contrôle de l’amplificateur
de brillance pour le
contrôle de la dose délivrée
au patient en milligray.
retour
sommaire
IV. Conclusion et perspective
d’évolution
Ce stage effectué au sein du
Centre Hospitalier de Compiègne Noyon en
collaboration avec différents intervenants,
comme la radiologie, les PCR, les collègues de
l’Informatique, sans oublier l’ingénieur
Qualité, a été très enrichissant d’un point de
vue technique et organisationnel, en me
permettant de découvrir d’autres méthodes de
travail, capables de fluidifier les interactions
avec les services en interne et planifier les
actions avec les sociétés externes.
Cela a permis de faire évoluer mes compétences
et ma sensibilité dans le domaine de la
Radioprotection, envers les travailleurs et les
patients, afin de faire évoluer la collaboration
entre les Biomédical et les autres acteurs
concernés internes et externes, tout en
contribuant à la mise en place d’outils de
vulgarisation, de traçabilité et de partage des
informations sensibles lors d’audits
réglementaires.
L’énergie investie sur ce sujet lors de mon
stage n’est pas suffisante pour aborder d’une
manière exhaustive le sujet de la
Radioprotection, mais cela va contribuer à une
démarche plus globale de partage et
compagnonnage au sein de l’atelier biomédical.
Dès qu’on pourra à nouveau échanger avec
d’autres Centres Hospitalier, on pourra
confronter la vision décrite dans ce rapport
avec d’autres Services Biomédicaux (voir ARRAS,
AMIENS, REIMS, ROUEN)
Cela a pour objectifs d’améliorer le
fonctionnement au quotidien dans les services
concernés et d’envisager des propositions
d’amélioration sur ces sujets sensibles et
structurants dans le cadre du projet « Nouveau
Bloc » (link vers la presse) qui va être
construit d’ici mi-2023.
Bibliographie
1. Décision de l’ANSM du
21-11-2016 fixant les modalités de
contrôles de qualité
des
installations de radiodiagnostique utilisées
pour des procédures interventionnelles
radioguidées.
https://www.ansm.sante.fr/Decisions/Autorisations-Agrement-des-organismes-de-controle-des-DM-Habilitation-des-organismes-notifies-DM-DMDIV/Decision-du-21-11-2016-fixant-les-modalites-du-controle-de-qualite-des-installations-de-radiodiagnostic-utilisees-pour-des-procedures-interventionnelles-radioguidees
2. Arrêté contrôle 21_05_2010
https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000022700536
3. Arrêté du 23 octobre 2020
relatif aux mesurages, vérifications RI,
accréditation OVA
https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000042464737
4. Articles R.4451-103 à
R.4451-109 du Code du Travail concernant la
désignation de la PCR
https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000036985602?r=CBgVw9fAsQ
5. Articles R.4451-110 à
R.4451-113 du Code du Travail concernant les
missions de la PCR
https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000028375160/
6. Décision n° 2017-DC-0585 de
l'ASN du 14 mars 2017
https://www.asn.fr/Reglementer/Bulletin-officiel-de-l-ASN/Activitesmedicales/Decisionsreglementaires/Decision-n-2017-DC-0585-de-l-ASN-du-14-mars-2017
7. Décret n°2018-437 du 4 juin
2018
https://www.legifrance.gouv.fr/loda/id/JORFTEXT000036985602/2020-12-01/
8. Guide pratique de
radioprotection, ASN / MEAH, juillet 2008
https://www.irsn.fr/FR/professionnels_sante/documentation/Documents/guide_radioprotection.pdf
9. Guide de l'ASN n°11 :
déclaration et codification des critères des
événements significatifs (horsinstallations
nucléaires de base et transports de matières
radioactives)
https://www.asn.fr/Reglementer/Guides-de-l-ASN/Guide-de-l-ASN-n-11-Declaration-et-codification-des-criteres-des-evenements-significatifs-hors-installations-nucleaires-de-base-et-transports-de-matieres-radioactives
Table des
figures